Escrito por Mercura Wang a través de The Epoch Times (énfasis nuestro),
La enfermedad de Alzheimer es un trastorno neurológico progresivo que destruye gradualmente la memoria, las habilidades de pensamiento y la capacidad para realizar tareas cotidianas. Como es la enfermedad neurodegenerativa más común, afecta a más de 6 millones de estadounidenses —la mayoría de ellos de 65 años o más. La enfermedad es irreversible y mortal.
A menudo comienza sutilmente —años antes de ser diagnosticado— y se manifiesta como errores cotidianos que son fáciles de ignorar.
¿Cuáles son los primeros signos y síntomas de la enfermedad de Alzheimer?
Los síntomas del Alzheimer se desarrollan de manera diferente dependiendo de cuándo comienza la enfermedad.
Generalmente hay dos tipos: el Alzheimer de aparición temprana, que se desarrolla antes de los 65 años, y el Alzheimer de aparición tardía, que ocurre después.
El Alzheimer de aparición temprana representa entre el 5 y el 6 por ciento de los casos, a menudo tiene un vínculo genético más fuerte, progresa más rápidamente y puede comenzar con problemas en el pensamiento, el lenguaje o la visión en lugar de solo en la memoria, lo que dificulta el diagnóstico inicial.
El Alzheimer de aparición tardía, que comienza después de los 65 años, generalmente comienza con una pérdida gradual de la memoria y progresa lentamente a través de etapas predecibles.
Las siguientes cinco etapas describen la progresión del Alzheimer de aparición tardía, la forma más común de la enfermedad.
1. Etapa asintomática
Los cambios biológicos característicos de la enfermedad de Alzheimer están presentes mucho antes de que aparezcan los síntomas cognitivos o conductuales. Esta etapa puede durar años o incluso hasta dos décadas.
2. Etapa temprana
La enfermedad de Alzheimer en etapa temprana se caracteriza por síntomas leves que pueden parecerse a las dificultades normales del envejecimiento. Las personas en esta etapa generalmente son conscientes de su condición y permanecen en gran medida independientes, capaces de conducir, trabajar y participar en actividades diarias con una asistencia mínima.
Las señales de advertencia comunes incluyen:
- Extraviar elementos con frecuencia y no poder volver sobre los pasos
- Confusión sobre tiempo, fechas o lugares familiares
- Dificultad para planificar u organizar
- Problemas para aprender nueva información o mantener la concentración
- Nuevos desafíos para encontrar las palabras adecuadas en una conversación o escritura
- Dificultad para interpretar la información visual
- Personalidad o cambios emocionales
3. Etapa media/moderada
Esta etapa está marcada por síntomas más notorios. La memoria y las capacidades cognitivas continúan disminuyendo y las personas a menudo requieren mayor supervisión y asistencia con las actividades cotidianas, aunque persiste cierta claridad mental. Esta etapa puede persistir durante muchos años.
Los síntomas comunes incluyen:
- Dificultad para realizar actividades diarias, como vestirse, conducir, leer o escribir
- Dificultad para recordar eventos recientes o experiencias personales importantes
- Habla confusa o uso incorrecto de palabras
- Creencias falsas o alucinaciones
- Cambios de humor, incluida depresión, agitación o comportamiento agresivo
- Retirada de las interacciones sociales
- Acciones repetitivas o compulsivas
- Trastornos del sueño
- Deterioro de la conciencia espacial
4. Etapa grave/tardía
Esta etapa se caracteriza por un profundo deterioro cognitivo y físico, requiriendo asistencia constante en las actividades diarias.
Los síntomas comunes incluyen:
- Pérdida grave de memoria, incluida la incapacidad de reconocer a familiares o rostros familiares
- Pérdida de la capacidad de comunicarse
- Pérdida del control vesical e intestinal
- Dificultad para tragar
- Debilidad progresiva y movilidad reducida
- Comportamiento potencialmente violento
- Pérdida de peso involuntaria
- Infecciones recurrentes
- Episodios del delirio
5. Etapa del final de la vida
Durante esta etapa, la persona se encuentra en los últimos meses de la enfermedad de Alzheimer y pierde toda independencia funcional. El deterioro cognitivo es grave y requiere cuidados las 24 horas del día, con especial atención al apoyo paliativo y al mantenimiento de la comodidad y la calidad de vida. En última instancia, la afección puede provocar coma y muerte, a menudo como resultado de infecciones o insuficiencia orgánica.
Signos de una rápida disminución de la enfermedad de Alzheimer
La enfermedad de Alzheimer de rápida progresión es un subtipo clínico reconocido de Alzheimer que se distingue por un deterioro cognitivo inusualmente rápido y una supervivencia notablemente más corta. A menudo avanza a lo largo de meses o unos pocos años, y las personas muestran fuertes disminuciones en la cognición global y el funcionamiento diario.
¿Qué causa la enfermedad de Alzheimer?
El Alzheimer es una enfermedad compleja que resulta de múltiples procesos de interacción en el cerebro. Sus causas siempre han sido consideradas un conjunto de hipótesis.
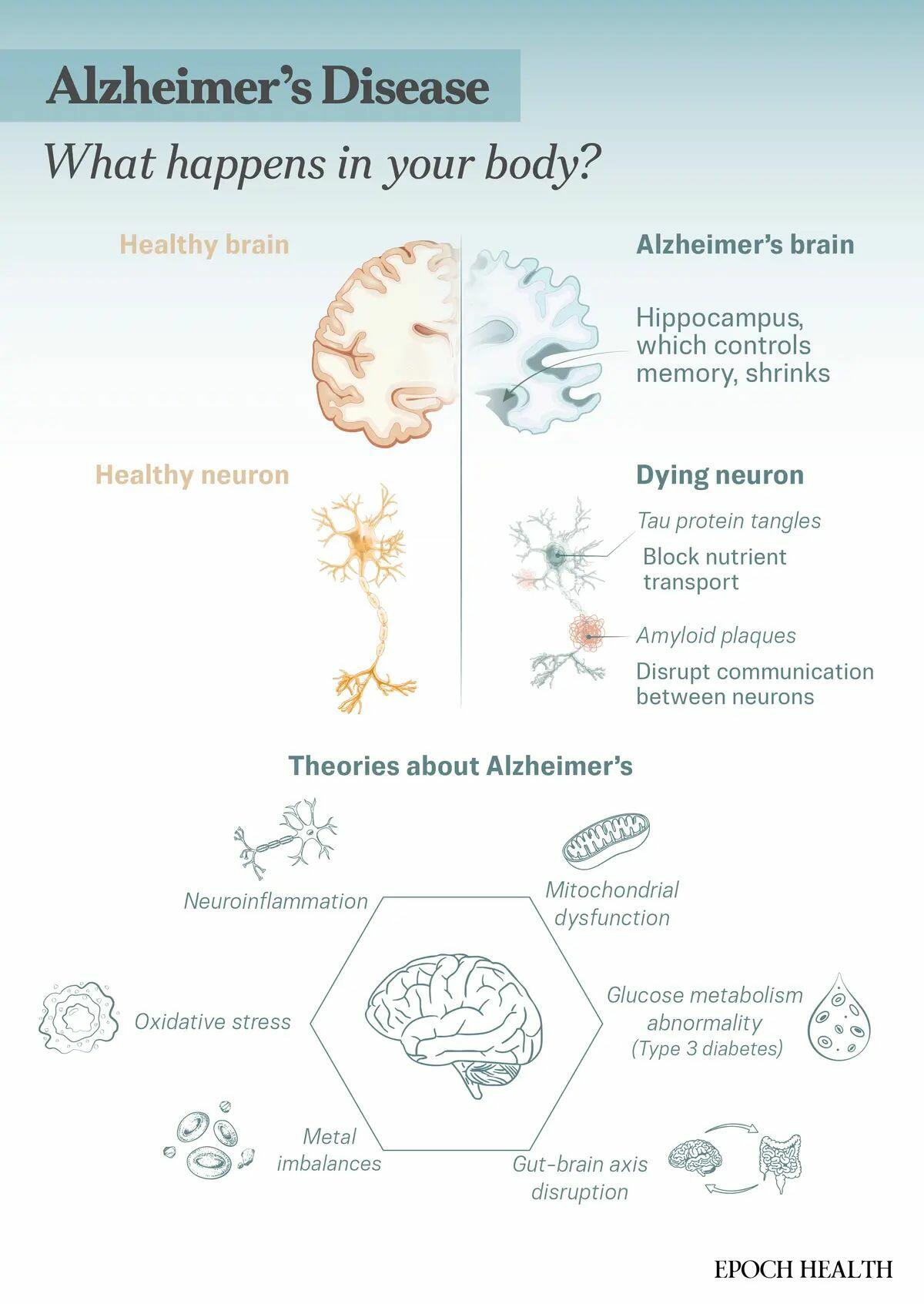
Una hipótesis común es que la enfermedad implica acumulaciones anormales de dos proteínas: amiloide y tau. El amiloide forma placas pegajosas alrededor de las células cerebrales. Estas placas impiden que las neuronas se comuniquen, mientras que la tau forma ovillos dentro de las células cerebrales, bloqueando el transporte de nutrientes.
Estas anomalías proteicas alteran la señalización celular, son tóxicas y eventualmente provocan la muerte de las neuronas. A medida que las neuronas mueren, las regiones del cerebro se encogen y las áreas relacionadas con la memoria suelen verse afectadas primero.
Sin embargo, esta hipótesis —la más conocida— también ha estado implicada en el fraude en la investigación y la manipulación de estudios.
En los últimos años, los científicos han ideado muchas teorías nuevas:
- Neuroinflamación: En la enfermedad de Alzheimer, las células inmunes del cerebro (microglía) pueden volverse hiperactivas, desencadenando una inflamación crónica que daña las neuronas y promueve la propagación de proteínas tóxicas.
- Disfunción mitocondrial: Las mitocondrias no producen suficiente trifosfato de adenosina o ATP, el combustible energético de la célula, al tiempo que liberan moléculas dañinas que dañan las neuronas.
- Hipometabolismo de la glucosa: El cerebro se vuelve resistente a la insulina y no puede utilizar la glucosa adecuadamente —a veces llamado “Diabetes tipo 3“—que altera la señorización celular y promueve la acumulación de proteínas tóxicas.
- Eje de microbiota intestino-cerebro: Un microbioma intestinal poco saludable puede desencadenar una inflamación en todo el cuerpo que llega al cerebro, daña la barrera hematoencefálica protectora y contribuye a la neurodegeneración.
- Desequilibrios metálicos: La acumulación o deficiencia anormal de metales como cobre, hierro o zinc puede promover el estrés oxidativo, el plegamiento incorrecto de proteínas y la neurotoxicidad.
- Exceso de glutamato: La sobreactivación de los receptores de glutamato (excitotoxicidad) puede provocar sobrecarga de sodio y calcio y muerte neuronal, particularmente en regiones cerebrales relacionadas con la memoria, como el hipocampo.
- Daño a la neurona colinérgica: El daño a las neuronas colinérgicas, que producen acetilcolina —un neurotransmisor esencial para la memoria y la atención–, puede contribuir al deterioro cognitivo temprano en la enfermedad de Alzheimer.
- Estrés oxidativo: El alto uso de oxígeno y la actividad mitocondrial del cerebro aumentan la exposición a especies reactivas de oxígeno (ROS). En la enfermedad de Alzheimer, el exceso de ROS y las defensas antioxidantes deterioradas causan daños a los lípidos, las proteínas y el ADN, mientras que la beta amiloide se acumula y promueve aún más el estrés oxidativo.
- Alteración de la barrera hematoencefálica: La angiopatía amiloide cerebral, una patología vascular relacionada con la enfermedad de Alzheimer, implica el depósito de beta amiloide en las paredes de pequeños vasos sanguíneos cerebrales. Esto altera el flujo sanguíneo, altera la integridad de la barrera hematoencefálica y promueve la neuroinflamación.
- Proteínas patológicas: La beta amiloide mal plegada y la tau demasiado fosforilada se acumulan para formar placas y ovillos que alteran la función sináptica, el transporte neuronal y la estabilidad general de la red cerebral.
- Cambios en la estructura del cerebro: La pérdida progresiva de tejido cerebral —especialmente en el hipocampo y la corteza— refleja una muerte neuronal generalizada y un empeoramiento de los síntomas.
Factores de riesgo
La edad es el factor de riesgo más importante: la probabilidad de desarrollar Alzheimer aproximadamente se duplica cada cinco años después de los 65 años. Los cambios cerebrales relacionados con la edad —como contracción, inflamación, daño a los vasos sanguíneos y deterioro de la energía celular— pueden dañar las neuronas y alterar la función de otras células cerebrales. Las mujeres tienen un riesgo ligeramente mayor de desarrollar la enfermedad de Alzheimer que los hombres, posiblemente porque tienden a vivir más tiempo.
El riesgo de desarrollar la enfermedad de Alzheimer es de aproximadamente dos veces más alto para las poblaciones negras y latinas que para las poblaciones blancas.
Estilo de vida y factores ambientales
Los hábitos de vida y la exposición ambiental juegan un papel importante en la salud del cerebro y pueden influir en el riesgo de desarrollar la enfermedad de Alzheimer.
- Aislamiento social: El aislamiento social aumenta el riesgo de demencia hasta en un 60 por ciento.
- Falta de estimulación mental: La baja actividad cognitiva puede acelerar el deterioro mental, mientras que el trabajo mentalmente estimulante se asocia con un menor riesgo de desarrollar demencia más adelante en la vida.
- Estrés crónico: El estrés crónico conduce a niveles elevados y prolongados de cortisol. Los niveles altos de cortisol pueden dañar el hipocampo, afectar la plasticidad neuronal, promover la neuroinflamación y acelerar la patología beta amiloide y tau.
- Falta de sueño: Un sueño deficiente o insuficiente puede contribuir a la acumulación de proteínas. La mayoría de las personas se benefician de entre seis y ocho horas de sueño ininterrumpido cada noche.
- Dieta poco saludable: Las dietas ricas en alimentos procesados, azúcar y grasas no saludables pueden aumentar el riesgo de padecer la enfermedad de Alzheimer al contribuir a problemas cardiovasculares, reducción del flujo sanguíneo al cerebro y neuroinflamación.
- Falta de ejercicio: La actividad física regular favorece la salud del corazón, el flujo sanguíneo y el suministro de oxígeno al cerebro, lo que ayuda a mantener la función cognitiva.
- Exceso de grasa abdominal: El exceso de grasa abdominal, particularmente grasa visceral, promueve la inflamación crónica, la resistencia a la insulina, la disfunción vascular, los desequilibrios hormonales y el estrés oxidativo—, todos los cuales contribuyen a la atrofia cerebral y al deterioro cognitivo.
- Deficiencias nutricionales: La falta de ciertos micronutrientes —como manganeso, selenio, cobre y zinc, y vitaminas A, B, C, D y E— puede aumentar el riesgo de Alzheimer. También se ha descubierto que las personas con enfermedad de Alzheimer tienen niveles cerebrales más bajos de luteína, zeaxantina y licopeno.
- Exposición a contaminantes: Una mayor exposición a la contaminación del aire por partículas finas (PM2,5) es vinculado a cambios cerebrales más graves relacionados con el Alzheimer y una mayor gravedad de la demencia porque estas pequeñas partículas pueden viajar al torrente sanguíneo y al cerebro, donde desencadenan inflamación crónica y estrés oxidativo.
- Exposición a toxinas ambientales: Un 2020 revisar descubrió que las infecciones causadas por virus, bacterias u hongos pueden desencadenar inflamación, lo que puede reducir gradualmente el tejido cerebral y contribuir a la enfermedad de Alzheimer.
- Exposición a la luz nocturna: Una mayor exposición a la luz exterior durante la noche es vinculado a un mayor riesgo de padecer la enfermedad de Alzheimer, especialmente en personas menores de 65 años, porque altera el ritmo circadiano natural del cuerpo, aumenta la inflamación y debilita la resistencia a la enfermedad.
- Fumar: Fumar daña los vasos sanguíneos y reduce el flujo sanguíneo al cerebro; estudios sugieren un aumento del 30 al 50 por ciento en el riesgo de demencia. Dejar de fumar, incluso más adelante en la vida, puede reducir este riesgo.
Genética
Ambos tipos de enfermedad de Alzheimer tienen componentes genéticos importantes, aunque están impulsados por diferentes causas subyacentes, que van desde mutaciones genéticas directas hasta una combinación compleja de factores de riesgo genéticos y ambientales.
- Genes PSEN1 o PSEN2: El Alzheimer de aparición temprana a veces puede ser hereditario, conocido como enfermedad de Alzheimer familiar, causada por mutaciones en los genes APP, PSEN1 o PSEN2. Estas mutaciones conducen a la sobreproducción de beta amiloide, que se acumula en placas amiloides en el cerebro.
- Gen APOE: El gen APOE es un factor de riesgo bien conocido para el Alzheimer de aparición tardía. Un 2024 estudio descubrió que las personas con dos genes APOE4 casi siempre mostraban cambios cerebrales relacionados con el Alzheimer a los 55 años, y la mayoría desarrollaba niveles anormales de amiloide a los 65 años.
Condiciones médicas e intervención
Ciertas afecciones médicas y las formas en que se tratan pueden afectar la salud cognitiva y contribuir al riesgo de enfermedad de Alzheimer.
- Ciertas condiciones: La diabetes, la pérdida auditiva, las lesiones cerebrales, las enfermedades cardiovasculares, la hipertensión y ciertas infecciones pueden aumentar el riesgo de padecer Alzheimer.
- Ciertos medicamentos: Los ejemplos incluyen zolpidem (para el insomnio) y benzodiazepinas (para la ansiedad), ya que pueden afectar la función cognitiva, provocando pérdida de memoria, reducción de la memoria verbal y ralentización de la velocidad de procesamiento.
¿Cómo se diagnostica la enfermedad de Alzheimer?
No existe una prueba única para diagnosticar la enfermedad de Alzheimer. Los especialistas lo diagnostican con aproximadamente un 95 por ciento de precisión descartando otras afecciones. La confirmación sólo es posible después de la muerte mediante autopsia. Son esenciales evaluaciones integrales —incluida la historia clínica, los exámenes neurológicos y otros procedimientos de diagnóstico—.
Métodos de evaluación
Varias herramientas y evaluaciones ayudan a los médicos a evaluar la memoria, el pensamiento y la función cerebral general al diagnosticar la enfermedad de Alzheimer.
Exámenes físicos y neurológicos
Comproban la función general, el tono muscular, la fuerza, la visión y la audición.
Evaluaciones cognitivas
Breves exámenes del estado mental para evaluar la memoria, el pensamiento y la concentración mediante el uso de tareas cortas y estructuradas que miden las habilidades cognitivas.
- Mini examen del estado mental: Utiliza tareas como identificar fechas, nombrar objetos, seguir comandos simples y recordar listas cortas
- Mini-cog: Utiliza una prueba de recuerdo de tres palabras y un ejercicio de dibujo de reloj para evaluar la memoria y la función ejecutiva
- Evaluación cognitiva de Montreal: Utiliza tareas que evalúan la atención, la memoria, el lenguaje, las habilidades visuoespaciales y la función ejecutiva para proporcionar una evaluación más sensible y amplia
Imágenes cerebrales
Las pruebas de imágenes cerebrales crean imágenes detalladas de la estructura y la actividad del cerebro para identificar cambios asociados con la enfermedad de Alzheimer.
- Tomografía computarizada: Crea imágenes transversales del cerebro
- Escaneo de resonancia magnética: Genera imágenes detalladas para revelar la contracción cerebral
- Escaneo PET: Visualiza la actividad cerebral y detecta cambios moleculares, incluido el metabolismo cerebral, los depósitos de proteínas, la inflamación y la actividad química
Pruebas de laboratorio
Las pruebas de laboratorio analizan los fluidos corporales para detectar biomarcadores y descartar otras afecciones que puedan parecerse a la enfermedad de Alzheimer.
- Punción lumbar (grifo espinal): Recoge líquido cefalorraquídeo para evaluar los niveles de proteínas
- Análisis de sangre: Medir proteínas y biomarcadores relacionados con cambios cerebrales, incluida la patología temprana del Alzheimer
- Análisis de orina: Controles de infecciones u otras anomalías
¿Cuáles son los tratamientos para la enfermedad de Alzheimer?
No existe cura para la enfermedad de Alzheimer, por lo que el tratamiento se centra en retardar su progresión, controlar los síntomas y adaptar el entorno doméstico para simplificar las actividades diarias.
1. Medicamentos
Los medicamentos para la enfermedad de Alzheimer tienen como objetivo reducir los niveles de proteína beta-amiloide en el cerebro y ayudar a controlar los problemas de comportamiento, aunque sus beneficios generales pueden ser modestos, y Algunas drogas siguen siendo controvertidos en cuanto a seguridad y eficacia. Los médicos generalmente comienzan el tratamiento del Alzheimer con dosis bajas y las aumentan gradualmente según la tolerancia.
Medicamentos para la enfermedad de Alzheimer leve a moderada
Los medicamentos utilizados en las primeras etapas del Alzheimer tienen como objetivo apoyar la memoria, el pensamiento y el funcionamiento diario.
- Inhibidores de la colinesterasa: Estos medicamentos pueden ayudar a controlar los síntomas cognitivos y conductuales al prevenir la descomposición de la acetilcolina, un neurotransmisor que favorece la comunicación entre neuronas, aunque su eficacia disminuye a medida que avanza la enfermedad. Los ejemplos incluyen galantamina, rivastigmina, benzgalantamina y donepezilo.
- Fármacos de inmunoterapia: Estos medicamentos se dirigen al beta-amiloide para reducir las placas cerebrales y se ha demostrado que en pacientes en etapa temprana retardan el deterioro cognitivo y reducen los niveles de amiloide. Los ejemplos incluyen lecanemab y donanemab.
Medicamentos para la enfermedad de Alzheimer de moderada a avanzada
Los medicamentos utilizados en las últimas etapas del Alzheimer se centran en aliviar los síntomas y apoyar la calidad de vida.
- Memantina: Este medicamento puede ayudar a reducir los síntomas y permitir a las personas mantener ciertas funciones diarias, como usar el baño de forma independiente, durante más tiempo. Regula el glutamato, que en exceso puede dañar las células cerebrales, y puede combinarse con inhibidores de la colinesterasa para obtener beneficios adicionales.
- Brexpiprazol: Este antipsicótico atípico está aprobado para controlar la agitación asociada con la enfermedad de Alzheimer.
Medicamentos para usar con precaución
Los siguientes medicamentos deben usarse sólo después de que un médico revise sus riesgos y efectos secundarios, cuando las opciones no farmacológicas más seguras han resultado ineficaces y con un seguimiento cuidadoso tanto por parte de la persona con Alzheimer como de sus cuidadores.
- Ayudas para dormir: En general, estos medicamentos deben evitarse, ya que pueden aumentar la confusión y el riesgo de caídas.
- Medicamentos contra la ansiedad: Algunos medicamentos, como las benzodiazepinas, pueden provocar somnolencia, mareos, caídas y mayor confusión.
- Anticonvulsivos: Estos medicamentos pueden provocar somnolencia, mareos, cambios de humor y confusión.
- Antipsicóticos: Estos medicamentos se recetan para tratar alucinaciones, delirios, paranoia, agitación y agresión, pero pueden tener efectos secundarios graves, incluido un mayor riesgo de muerte en algunas personas mayores con demencia.
2. Terapias cognitivas
Las terapias cognitivas implican actividades y estrategias estructuradas diseñadas para estimular el pensamiento, la memoria y la resolución de problemas, al tiempo que apoyan el funcionamiento diario y el bienestar emocional.
- Terapia de estimulación cognitiva: Esta terapia implica participar en actividades para mejorar la memoria, el lenguaje y las habilidades de resolución de problemas, a menudo en un entorno grupal que también fomenta la interacción social.
- Rehabilitación cognitiva: Un especialista y una persona de apoyo trabajan juntos para desarrollar estrategias para gestionar las tareas diarias, con el objetivo de utilizar funciones cerebrales saludables para apoyar las áreas más débiles y proporcionar una sensación de logro.
- Trabajo de reminiscencia e historia de vida: Estas terapias se centran en recuerdos a largo plazo, habilidades y experiencias positivas para mejorar el estado de ánimo y el bienestar. Reminiscence utiliza indicaciones como fotografías o música para recordar el pasado, mientras que el trabajo de historias de vida crea un registro personal de la vida de alguien.
3. Hierbas neuroprotectoras
Ciertas hierbas muestran potencial para apoyar la salud del cerebro y pueden ayudar a reducir los procesos relacionados con la enfermedad de Alzheimer.
- Ashwagandha: El extracto con aferina A puede ayudar a reducir la acumulación de proteínas cerebrales dañinas y disminuir la inflamación y el estrés oxidativo. Un control aleatorio juicio de 40 adultos con deterioro cognitivo leve utilizaron 250 miligramos de extracto de ashwagandha por día durante 60 días y reportaron mejoras en la memoria y la atención.
- Cúrcuma: La cúrcuma contiene curcumina, un compuesto natural con propiedades antioxidantes y antiinflamatorias que favorecen la salud del cerebro. Investigación sugiere que puede ayudar a retardar la progresión del Alzheimer al reducir las placas cerebrales y prevenir la acumulación de proteínas beta-amiloides dañinas.
- Sabio: El extracto de salvia puede ayudar a mejorar el estado de ánimo, la cognición y la función colinérgica. Uno estudio Probé una dosis fija de extracto de salvia (60 gotas/día) durante cuatro meses en personas con enfermedad de Alzheimer leve a moderada y descubrí que era eficaz.
4. Acupuntura
La acupuntura puede ayudar soporte Función cerebral en la enfermedad de Alzheimer tanto a nivel molecular como sistémico al mejorar los síntomas y el microambiente del cerebro, especialmente cuando se aplica de forma temprana. Investigación sugiere que funciona a través de múltiples vías, incluida la reducción de los depósitos de beta-amiloide, la mejora de los cambios en la proteína tau y el alivio de la neuroinflamación.
Un 2019 metanálisis De 13 estudios se encontró que la acupuntura puede mejorar la memoria y la función cognitiva en la enfermedad de Alzheimer y, en muchos casos, ha sido más efectiva que las medicinas occidentales convencionales, con menos efectos adversos. A pesar de su potencial, la acupuntura aún no se utiliza ampliamente en el tratamiento clínico del Alzheimer.
5. Apiterapia
Los productos de abejas melíferas pueden ayudar a mejorar la salud cerebral en la enfermedad de Alzheimer.
La jalea real, una sustancia cremosa producida por las abejas obreras y alimentada a las abejas reinas, ha mostrado efectos neuroprotectores y potenciadores de la memoria prometedores en múltiples estudios preclínicos ayudando a las células cerebrales a sobrevivir, reduciendo la inflamación y el estrés oxidativo, mejorando la regulación energética y limitando el daño causado por proteínas dañinas como la beta amiloide.
6. Tratamientos emergentes
Los investigadores están explorando nuevos tratamientos que pueden retardar la enfermedad de Alzheimer centrándose en los cambios biológicos subyacentes.
- Tratamiento con litio: A estudio Un estudio publicado en agosto descubrió que los niveles de litio en la corteza prefrontal del cerebro —importante para la memoria y la toma de decisiones— disminuyeron más de la mitad en las personas con enfermedad de Alzheimer. A metanálisis Se descubrió que el tratamiento con litio puede ayudar a retardar el deterioro cognitivo y apoyar el pensamiento y la memoria en personas con deterioro cognitivo leve y enfermedad de Alzheimer.
- Tratamiento con benzoato de sodio: Este conservante alimentario común tiene mostrado Beneficios potenciales para la enfermedad de Alzheimer al apoyar la función cognitiva. Parece mejorar la comunicación entre las células cerebrales al preservar la D-serina, un mensajero químico necesario para el aprendizaje y la memoria, y también puede reducir el estrés oxidativo, que contribuye a la progresión del Alzheimer.
¿Cuáles son los enfoques naturales y de estilo de vida para la enfermedad de Alzheimer?
El manejo de la enfermedad de Alzheimer depende del compromiso social regular, el ejercicio físico, una nutrición adecuada, una atención médica constante y un entorno tranquilo y estructurado.
1. Juegos
El uso del juego como estrategia de intervención para personas con demencia proporciona notables beneficios cognitivos, emocionales y sociales. Un 2022 estudio descubrió que los cuidadores observaron mejoras en los niveles de energía, el estado de ánimo, la comunicación y la conexión a través de actividades de juego personalizadas.
2. Música
Un 2023 revisión sistemática de ocho estudios se encontró que la musicoterapia mejora la función cognitiva en personas con enfermedad de Alzheimer, observándose efectos particularmente fuertes en intervenciones musicales activas en las que las personas participan en la creación musical. Estos hallazgos respaldan la musicoterapia como un enfoque complementario prometedor. A estudio publicado en julio también encontró que la exposición al ritmo K.448 de Mozart mejoró la función cognitiva en ratones.
3. Danza
Un 2019 revisar de 12 estudios encontraron que bailar puede mejorar la función física, cognitiva y el bienestar psicológico en personas con enfermedad de Alzheimer. La mayoría de los estudios demostraron que la danza mejoraba o ralentizaba el deterioro de la calidad de vida tanto de los pacientes como de los cuidadores.
4. Alimentos y dietas que estimulan el cerebro
Comer alimentos que apoyen el cerebro puede ayudar a proteger la memoria y la salud cerebral en general. Los cereales integrales y las legumbres proporcionan energía constante a las neuronas. Frutas como bayas, uvas, sandía y aguacates aportan antioxidantes, resveratrol y licopeno que protegen contra la pérdida de memoria. Las verduras de hojas verdes oscuras y la remolacha favorecen la circulación y reducen la inflamación, mientras que los mariscos y los crustáceos aportan omega-3 y vitamina B-12 para la función cognitiva.
Los frutos secos y el aceite de oliva ofrecen grasas saludables que favorecen la salud vascular. Semillas como la calabaza, el girasol y el sésamo son ricas en vitamina E y otros nutrientes clave esenciales para la salud del cerebro.
Las semillas de sésamo, en particular, contienen tirosina, que aumenta la producción de dopamina, así como zinc, vitamina B6 y magnesio—nutrientes que ayudan a mantener el cerebro alerta y alerta.
Las dietas específicas de las que pueden beneficiarse las personas con enfermedad de Alzheimer incluyen:
- Dieta mediterránea: Esta dieta enfatiza el consumo frecuente de verduras, frutas, cereales integrales, frijoles, nueces, aceite de oliva y pescado, al tiempo que limita la carne roja y los alimentos procesados. Puede ayudar a retardar la progresión del Alzheimer.
- Dieta MIND: Esta dieta combina elementos de las dietas mediterránea y DASH (Enfoques dietéticos para detener la hipertensión) y enfatiza las verduras de hojas verdes, las bayas, los cereales integrales, los frijoles, las nueces, el pescado y el aceite de oliva, al tiempo que limita la carne roja, los dulces, el queso, la mantequilla y los alimentos fritos.
5. Suplementos nutricionales
Algunas vitaminas y minerales pueden ayudar a apoyar la salud del cerebro y abordar deficiencias relacionadas con el deterioro cognitivo.
- Selenio: Investigación muestra que las personas con enfermedad de Alzheimer tienen niveles más bajos de selenio en la sangre en comparación con las personas mayores sanas.
- Zinc: Temprano ensayos clínicos sugieren que la terapia con zinc puede ayudar a las personas con enfermedad de Alzheimer al reducir los niveles dañinos de cobre y posiblemente mejorar la cognición.
- Vitaminas B: Un 2022 metanálisis De 95 estudios se encontró que la suplementación con vitamina B puede ayudar a retardar la tasa de deterioro cognitivo.
6. Ejercicios aeróbicos y de resistencia
La actividad física regular —como caminar, hacer jardinería, cocinar o practicar deportes— puede ayudar a retardar el deterioro cognitivo y retrasar la progresión de la demencia.
La combinación de ejercicios aeróbicos y de fuerza con actividades cotidianas como caminar, bailar y hacer jardinería favorece la salud del cerebro y el bienestar general. Intente realizar al menos 30 minutos de actividad, cinco días a la semana, para mejorar la circulación y la salud del cerebro.
7. Sueño suficiente
El sueño profundo y reparador de ondas lentas no REM ayuda a proteger el cerebro contra el beta-amiloide. Las investigaciones muestran una fuerte conexión entre la progresión del Alzheimer y el sistema circadiano —el reloj interno del cuerpo que controla el sueño, la vigilia y otros ciclos diarios. El sistema circadiano regula la actividad de aproximadamente la mitad de los 82 genes asociado con el riesgo de Alzheimer.
8. Meditación
La meditación puede favorecer la salud del cerebro y ayudar a prevenir o incluso revertir el deterioro cognitivo. Investigación muestra que las personas que meditan experimentan menos atrofia del hipocampo —una reducción en el tamaño del hipocampo, que controla la formación de la memoria, el aprendizaje y la navegación espacial— y reportan menos aislamiento y soledad, que están relacionados con un mayor riesgo de Alzheimer. La meditación también puede mejorar el sueño, reducir la presión arterial y reducir el riesgo de enfermedades cardiovasculares, apoyando aún más la salud general del cerebro y el cuerpo.
9. Aromaterapia
La aromaterapia, que utiliza aceites esenciales de origen vegetal mediante inhalación o aplicación en la piel, puede ayudar a mejorar el pensamiento y la memoria en personas con enfermedad de Alzheimer, ya que los aceites esenciales poseen propiedades neuroprotectoras y antienvejecimiento.
Varios aceites esenciales recomendados incluyen:
- Lavanda: Calma el estado de ánimo y puede reducir la depresión, la ira y la irritabilidad
- Bálsamo de limón: Alivia la ansiedad y el insomnio y puede favorecer la memoria
- Ylang-Ylang: Ayuda a aliviar la depresión y puede mejorar el sueño
- Bergamota: Reduce la ansiedad, la agitación y el estrés y puede favorecer el sueño
10. Otras consideraciones
Aunque no son tratamientos, estos enfoques desempeñan un papel vital a la hora de apoyar el bienestar de las personas con enfermedad de Alzheimer.
- Medidas de seguridad y apoyo: El ambiente debe ser luminoso, alegre y seguro, con estimulación moderada como un televisor o una radio silenciosos para evitar abrumar a la persona. Mantener la estructura y la rutina para las tareas diarias como comer, bañarse y dormir ayuda con la orientación, proporciona una sensación de estabilidad y puede mejorar el sueño. Las actividades programadas regularmente, tanto físicas como mentales, apoyan la independencia y el compromiso, y pueden simplificarse en pasos más pequeños a medida que avanza la demencia.
- Cuidados a largo plazo: Los centros especializados de atención a largo plazo brindan personal capacitado, rutinas estructuradas, actividades significativas y características de seguridad.
La progresión de la enfermedad de Alzheimer es impredecible. En promedio, los pacientes viven unos siete años después del diagnóstico, aunque el curso de la enfermedad puede variar ampliamente y durar entre uno y 25 años. La mayoría de las personas que pierden la capacidad de caminar no sobreviven más de seis meses, pero la esperanza de vida varía de persona a persona.












0 Comentarios